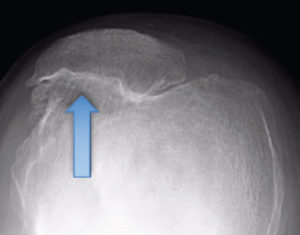
L’ARTHROSE FEMORO PATELLAIRE DU GENOU
L’articulation du genou est une articulation complexe composée par l’extrémité inférieure de l’os du fémur, par l’extrémité supérieure du tibia et en avant la rotule ou patella. Elle est maintenue par les ligaments et par les muscles qui l’entourent.
Les os sont recouverts de cartilage.
L’arthrose correspond à l’usure du cartilage. Lorsqu’il n’y a plus suffisamment de cartilage les os frottent les uns contre les autres et provoquent des douleurs, des raideurs, des blocages. Le genou est douloureux.
Cette arthrose peut toucher tout le genou ou bien un seul compartiment du genou : c’est l’arthrose partielle.
L’arthrose fémoro patellaire ne touche que la rotule et la face antérieure du fémur.
Quels sont les signes d’arthrose fémoro patellaire ?
L’usure du cartilage peut aller jusqu’à mettre l’os à nu (disparition complète du revêtement cartilagineux). Les signes de cette atteinte sont l’apparition de douleurs localisées sur la partie antérieure du genou mais pouvant diffuser autour et même en arrière du genou. Ces douleurs sont plus fréquentes lors de la marche dans les escaliers, lors du passage de la position assise à la position debout, dans les terrains en pente. L’accroupissement, la position assise prolongée sans pouvoir étendre le membre comme au cinéma ou lors de trajet en voiture prolongé deviennent pénibles.
Ces douleurs peuvent s’accompagner de raideur du genou et d’une boiterie.
Il peut également exister un gonflement (permanent ou intermittent) du genou avec présence de liquide dans l’articulation (= épanchement de synovie).
Quelles sont les deux grandes cause d’arthrose fémoro patellaire ?
L’arthrose est la plus fréquente.
Elle ne concerne que la rotule et la face antérieure du fémur. Il s’agit d’une usure du cartilage, dont la vitesse d’évolution est très variable.
Il existe des facteurs prédisposant à cette arthrose :
- certaines anomalies morphologiques du fémur et/ou de la rotule,
- la surcharge pondérable est responsable d’arthrose fémoro patellaire,
- l’âge,
- certaines activités professionnelles ou sportives peuvent entrainées une arthrose fémoro patellaire ou l’aggraver,
- des séquelles d’une fracture de la rotule ou de l’extrémité inférieur du fémur.
L’ostéonécrose (Ostéochondrite) :
Rare, elle correspond à un infarctus osseux, une partie de l’os meurt et la cartilage au dessus s’en va. Sa cause n’est pas connue. Il peut s’agir aussi de séquelles d’une lésion de nécrose de l’adolescence.

La prothèse partielle fémoro patellaire du genou
La prothèse partielle du genou est un implant chirurgical qui vise à réparer seulement la partie abimée du genou et à restaurer l’anatomie initiale de l’articulation en conservant intacts tous les ligaments du genou. On parle de resurfaçage du genou.
Les parties métalliques au fémur et au tibia sont composées d’un alliage de Chrome-Cobalt et Nickel. Entre les implants métalliques fémoral et tibial, on place un insert en polyéthylène.
Remarque : il est important de signaler vos allergies et notamment les allergies aux métaux comme le Nickel (réactions cutanées allergiques aux bijoux fantaisies, boucles de ceintures, boutons de jeans).
Les parties métalliques sont généralement fixées à l’os par du ciment acrylique spécifique.
POURQUOI UNE PROTHÈSE PARTIELLE FEMORO PATELLAIRE DU GENOU ?
La prothèse partielle fémoro patellaire est comme un resurfaçage du genou.
Elle ne remplace que le compartiment usé, laisse les ligaments intra et extra articulaires intacts, et permet donc d’avoir un genou beaucoup plus fonctionnel, naturel qu’avec une prothèse totale de genou. Les patients bénéficiants d’une prothèse partielle du genou sont plus à même d’oublier leur genou artificiel.
La flexion du genou avec une prothèse partielle est plus importante, voire quasiment normale.
Quand proposer une prothèse partielle FEMORO PATELLAIRE du genou ?
L’indication chirurgicale se fait après échec du traitement médical.
Il existe une indication à la prothèse partielle du genou lorsque l’arthrose est isolée, qu’elle ne touche qu’un compartiment du genou.
Les contre-indications à la prothèse partielle du genou sont :
– une rupture du ligament croisé antérieur, car rend le genou instable et entrainerait une usure prématurée de la prothèse ;
– une arthrose inflammatoire, car l’usure concerne tout le genou (arthrite, polyarthrite rhumatoïde, chondrocalcinose…) ;
– une déformation trop importante du genou : contraintes trop importantes sur les implants avec risque de fracture ou d’usure prématurée.
Un os jugé trop fragile (ostéoporose, déminéralisation osseuse) et/ou une obésité majeure, augmentent le risque de fracture et peuvent être une contre-indication à la prothèse partielle du genou.
Pourquoi l’assistance robotique avec bras robotisé pour la pose d’une prothèse partielle FEMORO PATELLAIRE du genou ?
La prothèse partielle FEMORO PATELLAIRE ne remplace que le compartiment usé, elle doit laisser intact les autres éléments du genou que sont le cartilage sain et tous les ligaments qui entourent le genou.
Le positionnement des implants doit être le plus précis possible pour éviter le risque de fracture par des coupes osseuses trop importantes.
Un positionnement imprécis des implants peut entrainer une usure prématurée des implants par mauvais fonctionnement du genou.
L’assistance robotique par la reconstruction en trois dimension du genou pré opératoire avec le scanner et par la réalisation des coupes osseuses sous le contrôle du bras robotisé permet un positionnement au demi millimètre des implants et évite toute coupe osseuse excessive. La résection osseuse et le positionnement des implants se fait exactement comme je l’ai décidé selon les critères de bon positionnement actuellement admis.
Quels sont les examens à faire avant la première consultation ?
De simples radiographies du genou suffisent. Demandez à votre médecin traitant.
Si l’indication de prothèse partielle est retenue, une IRM permettra de s’assurer de l’intégrité du reste du genou.
Quel est le bilan à faire avant l'intervention chirurgicale ?
Ma secrétaire, Madame DELORME, s’occupe de tout votre parcours pré-opératoire.
Elle peut regrouper tous les rendez-vous pré opératoire au cours d’une demi journée à la clinique TIVOLI-DUCOS (voir parcours de soins).
Un scanner du genou sera réalisé à la clinique TIVOLI pour faire une modélisation de votre genou en trois dimensions.
Une prise de sang est effectuée pour prévenir une anémie pré opératoire, rechercher un trouble de la coagulation et s’assurer du bon fonctionnement de vos reins. Elle permet également d’établir votre groupe sanguin si cela n’a pas déjà été fait.
En fonction de vos antécédents et de votre âge, une consultation chez le cardiologue peut être nécessaire.
Une consultation avec l’anesthésiste est programmée avant l’intervention. Lors de cette consultation, il faut vous munir de l’ordonnance la plus récente de vos traitements, des résultats du bilan biologique et des différents comptes rendus (cardiologues, autres spécialistes).
Un bilan dentaire (avec panoramique dentaire), à la recherche de foyer infectieux, peut être demandé si vous n’avez pas consulté de dentiste dans l’année qui précède l’intervention.
Toutes les pathologies autres que l’arthrose doivent être traitées avant l’intervention.
Comment se préparer à l'intervention ?
Si vous fumez, il est impératif d’arrêter tout tabagisme actif.
Le tabac est source de mauvaise cicatrisation et donc d’infection de la prothèse. Il est formellement contre indiqué de fumer dans les 3 semaines qui précèdent l’intervention et dans les six semaines qui suivent. De nombreuses aides existent pour vous permettre d’arrêter, demandez-moi, à votre médecin traitant ou à votre pharmacien.
L’arthrose entraîne une diminution d’activité physique et un enraidissement de l’articulation. Il est important de conserver une activité physique avant l’intervention. Cela peut être la marche à pied, le vélo, etc.
Des séances de rééducation seront prescrites pour vous aider.
Au niveau organisationnel, il est important de se réserver une période après l’opération d’au moins 3 semaines sans contraintes. Tout devra être fait pour la récupération de votre genou.
L’INTERVENTION CHIRURGICALE
Elle est réalisée au bloc opératoire sous rachi anesthésie ou sous anesthésie générale en fonction de ce que vous avez décidé avec l’anesthésiste.
Elle est toujours faite par moi et systématiquement avec l’aide du bras robotisé MAKO de chez STRYKER.
Une incision est faite à la face antérieure du genou, des capteurs sont positionnés sur le tibia et le fémur, un bone morphing est réalisé permettant de coupler la reconstruction 3D de votre genou avec l’interface robotique. Je détermine personnellement le positionnement des implants en fonction de votre genou, de sa cinématique propre et sa tension ligamentaire. Je réalise les coupes osseuses avec l’aide du bras robotisé MAKO. Ce bras permet de ne retirer que la quantité d’os souhaitée et empêche d’abimer les ligaments et le cartilage sain du genou. La précision du robot est d’un demi millimètre. Les implants définitifs sont ensuite cimentés puis le genou est refermé. L’intervention dure environ une heure, elle est faite sans garrot à la racine de la cuisse, l’hémostase est réalisée pendant l’intervention.
La fermeture cutanée se fait par un fil intradermique qui se résorbe tout seul comme en chirurgie esthétique. La cicatrice est recouverte de Steristrip puis d’un pansement étanche.
Le séjour en clinique
L’hospitalisation se fait le matin même de l’intervention selon le protocole de réhabilitation améliorée après chirurgie (RAAC).
Après l’intervention, le passage en salle de réveil permet de contrôler la non douleur. Une attelle combinant compression et cryothérapie (GAMEREADY) est positionnée sur le genou avant le retour en chambre.
L’après-midi, le kinésithérapeute de la clinique passe pour le premier lever. La marche avec deux béquilles est recommandée, l’appui total est possible, indolore. Le genou plie facilement de 0 à 90°.
En fonction de ce que vous avez choisi et si les critères d’aptitude à la sortie sont remplis, le retour à votre domicile peut se faire le jour même (ambulatoire).
Autrement, la première nuit se fait à la clinique avec un retour à domicile le lendemain.
Les suites à domicile et les recommandations
Le retour à domicile a été préparé, organisé avant l’intervention.
Le retour se fait en présence de votre accompagnant à l’aide de son véhicule ou d’un VSL. Vous êtes capable de monter des escaliers. Il est recommandé de ne pas trop forcer les cinq premiers jours afin de limiter la grosseur de l’hématome. La marche est la meilleure rééducation.
L’infirmière passe dès le retour à domicile pour refaire les pansements et les injections contre les phlébites.
Des séances de rééducation à domicile (ou d’emblée au cabinet) peuvent être réalisées.
Les béquilles doivent être gardées au moins 15 jours.
La conduite automobile peut être reprise à partir du 15ème jour en fonction de vos sensations.
Dans tous les cas, je vous revois au quinzième jour post opératoire pour faire le point avec vous.
La prise en charge de la douleur
Le premier jour, le genou est peu, voire pas du tout douloureux cela grâce à la préparation physique pré opératoire, aux injections faites pendant l’intervention de produits anesthésiant, à l’attelle de cryothérapie, aux médicaments contre la douleur prescrits.
Vous êtes confortable.
Lors de votre retour à domicile, vous avez chez vous tous les médicaments nécessaires au bon contrôle de la douleur. Les consignes de prise de ces médicaments sont écrites et expliquées avant l’intervention. L’orthèse de cryothérapie permet aussi de contrôler la douleur pendant les périodes de repos. Le confort s’améliore à partir du dixième jour, avec le début de la résorption de l’hématome.
La rééducation
Les exercices à faire sont décrits dans le livret que vous donnera ma secrétaire avant l’intervention.
La rééducation se fait au mieux avec le kinésithérapeute qui vous a pris en charge avant l’intervention, il connaît déjà vos capacités et a pu planifier un programme de rééducation avec vous.
La marche reste le meilleur moyen de progresser.
Il est nécessaire de s’accorder des plages de repos plusieurs fois dans la journée pour ne pas se fatiguer ou se faire mal.
Activités physique et sportive avec une prothèse partielle du genou
On peut faire toutes les activités physiques et sportives souhaitées.
Il faut cependant éviter les traumatismes répétés comme lors de la course à pieds qui pourraient entrainer une usure prématurée ou un descellement des implants. De même, les gros chocs sont proscrits car ils peuvent entrainer une fracture ou un descellement des implants.
Il n’y a donc pas de sports formellement contre indiqués à l’exception des sports de contact comme le foot ou le rugby, et les sports avec impacts répétés comme la course à pieds ou le tennis en simple sur terrain dur. Le risque est la fracture de l’os sous la prothèse ou le décollement de la prothèse, ce qui impose un changement de prothèse.
Ainsi, le ski est autorisé de même que le tennis en double. Le golf, le cheval, la randonnée, même en montagne, sont à nouveau possibles. Le vélo et la natation sont excellents pour le genou.
On peut courir mais on ne peut pas pratiquer la course d’endurance type marathon.
Complications
Les plus fréquentes:
La phlébite peut survenir en dépit du traitement anticoagulant. Il s’agit d’un caillot qui se forme dans les veines des jambes, celui-ci peut migrer et entrainer une embolie pulmonaire. Cette complication est devenue exceptionnelle depuis la mise en place des protocoles de récupération amélioré après chirurgie (RAAC) permettant un lever immédiat et une marche sans douleur.
L’hématome : comme toute chirurgie, il existe un risque d’hématome qui se résorbe tout seul, il peut exceptionnellement nécessiter un drainage chirurgical. Ce risque d’hématome est réduit par l’hémostase soigneuse faite au cours de l’intervention. De plus, l’injection en fin d’intervention dans l’articulation d’un produit hémostatique réduit le volume de cet hématome, de même que la cryothérapie.
La raideur du genou : la cicatrisation des tissus dans le genou peut créer des adhérences qui vont limiter la flexion. C’est pourquoi il est indispensable de bien mobiliser son genou et de réaliser sa rééducation plusieurs fois par jour.
L’algodystrophie : phénomène douloureux et inflammatoire encore mal compris, elle est traitée médicalement et peut durer plusieurs mois (voire parfois années), entrainant une prise en charge spécifique avec rééducation adaptée, bilans complémentaires et parfois prise en charge spécifique de la douleur. Elle est imprévisible dans sa survenue comme dans son évolution et ses séquelles potentielles.
L’infection : c’est une complication rare mais grave. Elle peut survenir même très longtemps après la chirurgie et peut provenir d’une infection à distance du genou, comme une infection dentaire ou urinaire. Une infection sur la prothèse peut conduire à une nouvelle chirurgie avec un changement partiel ou total de la prothèse. Il faudra donc surveiller attentivement, traiter les infections toute votre vie et prendre bien soin de votre peau en évitant toute plaie qui constituerait une porte d’entrée pour les bactéries. Il est INTERDIT de fumer pendant la période de cicatrisation, le tabagisme augmentant de manière significative le taux d’infection. Les autres facteurs augmentant le risque d’infection au décours de l’intervention sont l’obésité, le diabète (d’autant plus s’il est mal équilibré), les traitements par corticoïdes, la dénutrition, la colonisation des narines par le Staphylococcus aureus (patients vivants en collectivité comme dans les EHPAD)
Une hypoesthésie de la face antérieure du genou (sensation de « peau cartonnée ») au niveau de la cicatrice est parfois présente. Elle est due à la section des petits rameaux nerveux qui barrent l’accès à l’articulation du genou. Cette hypoesthésie récupère en 1 an environ, parfois de manière incomplète.
LES RÉSULTATS
A partir de trois mois, le genou est indolore, la marche s’effectue sans canne et sans douleur.
Un travail sédentaire peut être repris à partir d’un mois et demi alors qu’un travail physique nécessite 4 à 6 mois de convalescence.
Les activités sportives peuvent être reprises à partir du 6ème mois.
Le résultat peut mettre un an à s’installer, cela dépend de l’état de votre genou et surtout des muscles et tendons qui l’entourent. De même, votre état général joue un rôle important dans la vitesse de récupération et la qualité du résultat final.
La flexion du genou avec une prothèse partielle est plus importante, voire quasiment normale.
Cette page d’information est librement inspirée du document ci-dessous.
Document réalisé en collaboration entre : Orthorisq, organisme agréé par la Haute Autorité de Santé pour l’accréditation des praticiens et la gestion du risque en chirurgie orthopédique, la Société Française de Chirurgie Orthopédique et Traumatologique, la Société Française de Chirurgie de la Hanche et du Genou, l’association de patients Le Lien
Il est disponible gratuitement sur les sites www.orthorisq.fr, sofcot.fr, sfhg.fr et lelien- association.fr et dans sa version d’origine fiche+PFP